Tumore allo stomaco (adenocarcinoma gastrico)
cause
Fattori di rischio
Sintomi
Diagnosi
Trattamento
Prevenzione
Veduta
Cos’è il tumore allo stomaco?
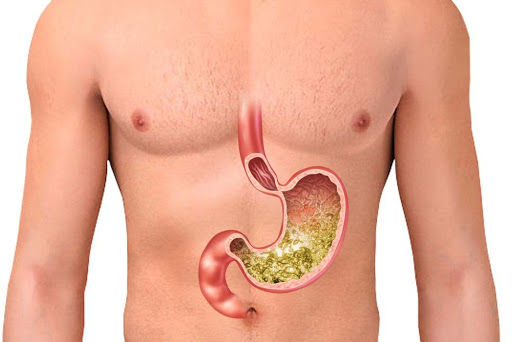
Il tumore allo stomaco è caratterizzato da una crescita di cellule cancerose nella sua mucosa ovvero lo strato di rivestimento interno. Il cancro gastrico è difficile da diagnosticare perché la maggior parte delle persone può mostrare pochi o addirittura nessun sintomo nelle fasi iniziali.
L’Istituto Nazionale dei Tumori (Fonte attendibile) stima che ci saranno circa 28.000 nuovi casi di tumore allo stomaco nel 2022. Si stima inoltre che il tumore allo stomaco sia l’1,7% dei nuovi casi di cancro in Europa.
Mentre il tumore allo stomaco è relativamente raro rispetto ad altri tipi di cancro, uno dei maggiori pericoli di questa malattia è la difficoltà di diagnosticarlo. Poiché il tumore allo stomaco di solito non causa alcun sintomo precoce, spesso non viene diagnosticato fino a quando non si diffonde ad altre parti del corpo. Questo rende più difficile il trattamento.
Sebbene il tumore allo stomaco possa essere difficile da diagnosticare e trattare, è importante acquisire le conoscenze necessarie per riconoscere e trattare questa patologia.
Cosa causa il tumore allo stomaco? Fattori di rischio del cancro gastrico allo stomaco
Fattori ambientali come fumo di sigaretta, infezione da Helicobacter Pylori, l’ulcera gastrica, un regime dietetico sbagliato e la predisposizione genetica possono favorire l’insorgenza di un tumore allo stomaco. Le cellule della mucosa gastrica a causa di un insulto cronico, possono mutare e crescere in maniera incontrollata . Questo processo tende a svilupparsi lentamente nel corso di molti anni.
Il tumore allo stomaco è più comune tra:
adulti ed anziani di età pari o superiore a 50 anni
fumatori
persone con una storia familiare della malattia
persone di origine asiatica (soprattutto coreana o giapponese), sudamericana o bielorussa
La tua storia medica personale può influire sul rischio di sviluppare il tumore allo stomaco insieme ad alcuni fattori inerenti lo stile di vita.
Potresti avere maggiori probabilità di ammalarti di tumore allo stomaco se:
mangi molti cibi salati o lavorati
mangi troppa carne
ha una storia di abuso di alcol
non fai esercizio fisico
non conservi o cucini il cibo correttamente
Potresti prendere in considerazione l’idea di sottoporti a un test di screening se ritieni di essere a rischio di sviluppare il tumore allo stomaco. I test di screening vengono eseguiti quando le persone sono a rischio per determinate malattie ma non mostrano ancora sintomi.
I sintomi del tumore allo stomaco
Secondo fonti acclarate, in genere non ci sono segni o sintomi precoci di tumore allo stomaco. Sfortunatamente, questo significa che le persone spesso non sanno che qualcosa non va fino a quando il cancro non ha raggiunto uno stadio avanzato.
Alcuni dei sintomi più comuni del tumore allo stomaco avanzato sono:
nausea e vomito
bruciore di stomaco frequente
perdita di appetito, a volte accompagnata da improvvisa perdita di peso
gonfiore costante
sazietà precoce (sensazione di sazietà dopo aver mangiato solo una piccola quantità)
feci sanguinolente
ittero
stanchezza eccessiva
mal di stomaco, che può peggiorare dopo i pasti
Come viene diagnosticato?
Poiché le persone con tumore allo stomaco raramente mostrano sintomi nelle fasi iniziali, la malattia spesso non viene diagnosticata fino a quando non è più avanzata.
Per fare una diagnosi, il medico eseguirà prima un esame fisico per verificare eventuali anomalie. Possono anche indicare l’esecuzione di esami del sangue, incluso un test per la presenza del batterio H. pylori.
Dovranno essere eseguiti ulteriori test diagnostici se il medico ritiene che vi siano segni e sintomi sospetti per una neoplasia dello stomaco.
Questi test possono includere:
un’endoscopia del tratto gastrointestinale superiore o (Gastroscopia o EGDS) con eventuale biopsia
Rx Esofago- Stomaco e Duodeno con mezzo di contrasto
Tc addome completo con mezzo di contrasto
Curare il tumore allo stomaco
Tradizionalmente, il tumore allo stomaco viene trattato con uno o più dei seguenti mezzi:
Chemioterapia
Radioterapia
Chirurgia
L’iter terapeutico dipenderà dallo stadio del Tumore. Anche l’età e lo stato di salute ono determinanti per la scelta del tipo di trattamento più adeguato.
Oltre a curare il tumore primitivo, l’obiettivo del trattamento è prevenire la diffusione delle cellule tumorali a distanza. Il tumore allo stomaco, se non trattato, può diffondersi a:
Linfonodi
Ossa
Fegato
Peritoneo
Prevenire il tumore allo stomaco
Il tumore allo stomaco non può essere prevenuto. Tuttavia, si può ridurre il rischio di sviluppare tutti i tumori:
mantenendo un pesoforma sano
seguendo una dieta equilibrata e povera di grassi
Smettendo di fumare
esercitandosi regolarmente
A seconda dei casi e della presenza di patologie favorenti il tumore dello stomaco, i medici possono persino prescrivere farmaci che possono aiutare a ridurre il rischio di tumore allo stomaco.
Inoltre, si possono effettuare test di screening precoce utili a rilevare la presenza di un tumore in fase iniziale. Il medico può utilizzare uno dei seguenti test di screening per verificare la presenza di segni di tumore allo stomaco:
esame fisico
esami di laboratorio, come esami del sangue e markers tumorali
procedure di imaging, come radiografia dell’addome, TC addome completo, RX Esofago, Stomaco e Duodeno con mezzo di contrasto
test genetici
Prospettive a lungo termine
Le tue possibilità di guarigione sono migliori se la diagnosi viene fatta nelle prime fasi. Secondo Fonti attendibili, circa il 30% di tutte le persone con tumore allo stomaco sopravvive almeno cinque anni dopo la diagnosi. La maggior parte di questi sopravvissuti ha una diagnosi localizzata.
È anche più difficile trattare il tumore allo stomaco una volta che raggiunge fasi più avanzate. In alcuni casi, in cui la malattia non è curabile con le terapie standard si può accedere a trial clinici che aiutano a determinare se una nuova procedura medica, è efficace per il trattamento di determinate malattie e condizioni. Puoi vedere se ci sono studi clinici in atto, su nuove terapie per il tumore allo stomaco sul nostro blog del sito web il quale è sempre molto aggiornato.




 totale) o parziale (loboistmectomia) della tiroide. La degenza è di pochi giorni 24/48 h. Già il giorno successivo
totale) o parziale (loboistmectomia) della tiroide. La degenza è di pochi giorni 24/48 h. Già il giorno successivo




 • Intervento Chirurgico
• Intervento Chirurgico